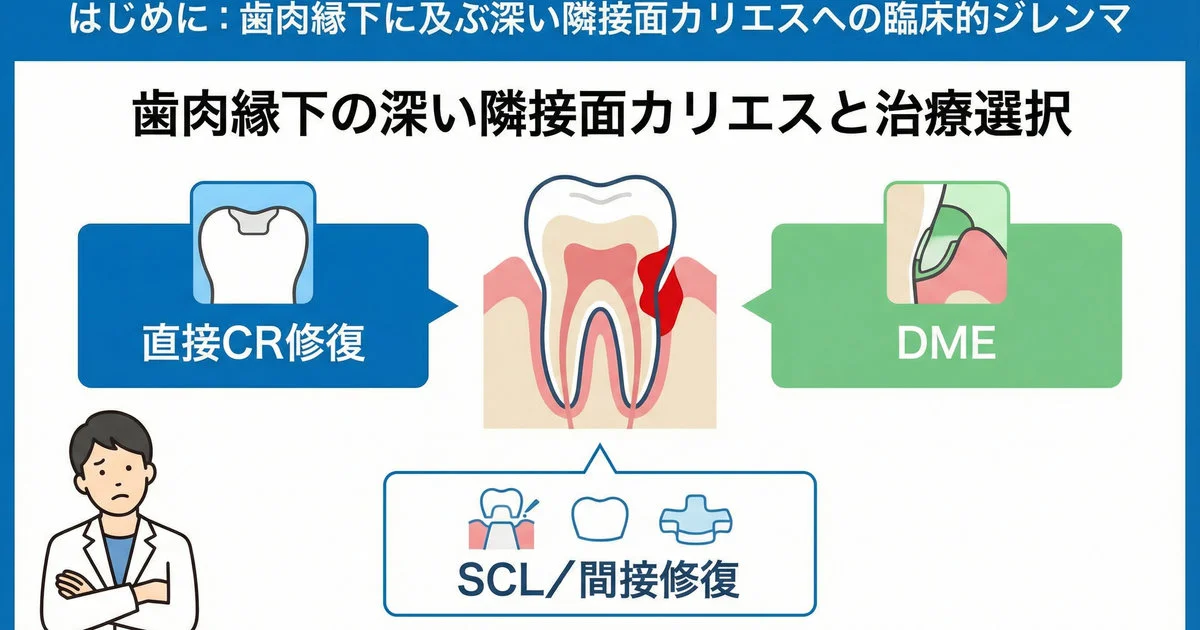
はじめに
日常臨床で遭遇する深い隣接面カリエス。
歯肉縁下深くまで進行したう蝕は、私たち一般開業医にとって常に悩ましい症例です。ラバーダム防湿は困難、接着操作も不安、そして何より予後が読めない。
「このまま直接CR充填で大丈夫だろうか」
「歯冠長延長術を勧めるべきか」
「それとも間接修復に切り替えるべきか」
そんな迷いを抱えたまま、とりあえずCR充填で様子を見る。
そんな経験をお持ちの先生方も多いのではないでしょうか。
本記事では、歯肉縁下マージンを有する直接CR修復の予後について、エビデンスに基づいて整理します。
どのような条件なら良好な予後が期待でき、どのような場合にリスクが高まるのか。
ディープマージンエレベーション(DME)や外科的歯冠長延長術(SCL)との比較も含め、明日からの臨床判断に役立つ情報をお届けします。
結論:歯肉縁下マージンでも諦める必要はない
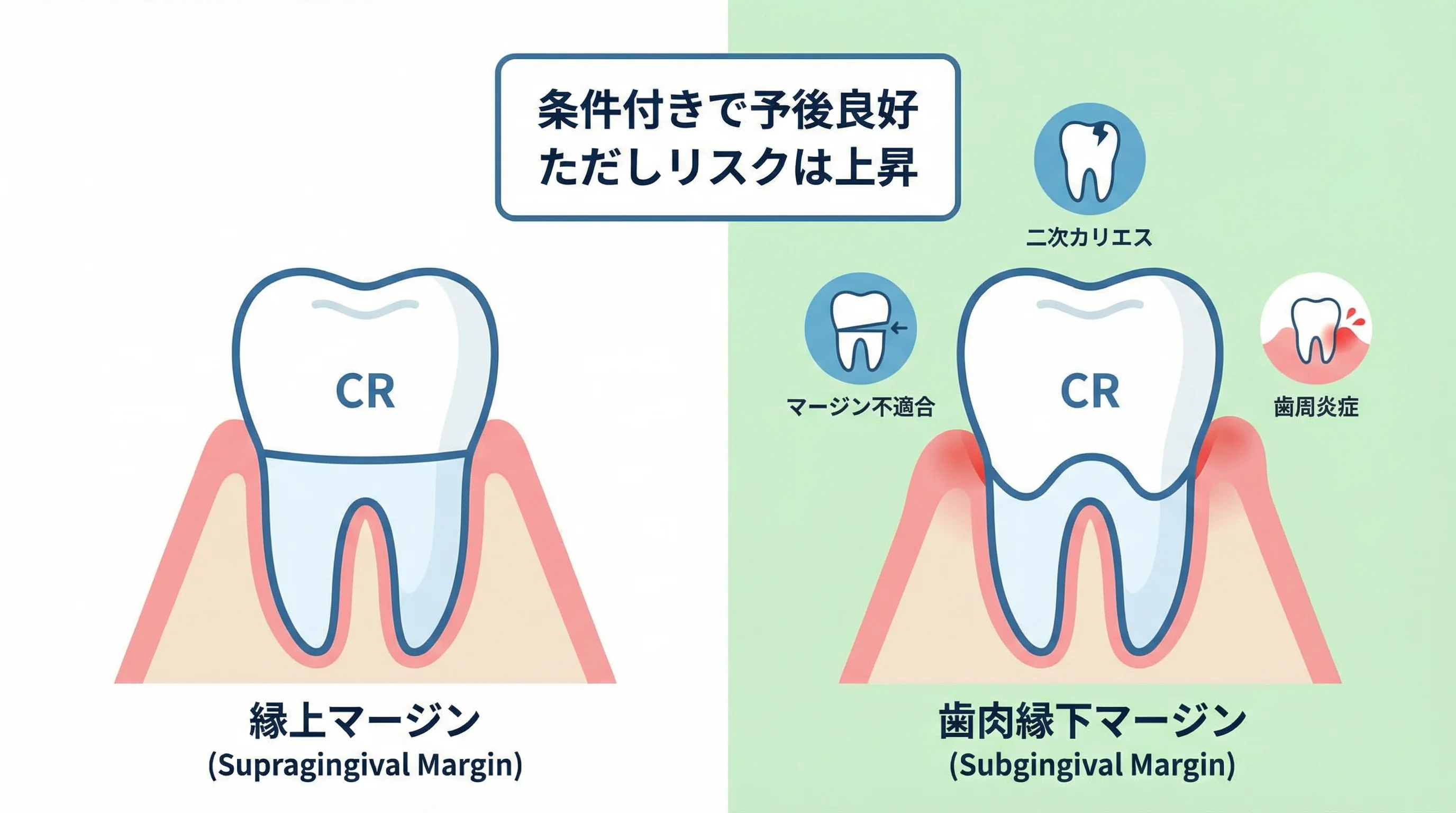
まず結論から申し上げます。
歯肉縁下にマージンがある直接CR修復でも、適切な症例選択と確実な術式を条件に、中期的にはおおむね良好な予後が期待できます。
ただし、マージンが縁上にある場合と比べるとリスクはやや高く、二次カリエス、マージン不適合、歯周炎症には特に注意が必要です。
予後良好になりやすい条件
予後が良好となりやすいのは以下のような症例です。
マージンが深すぎず、骨縁から2〜3mm以上確保でき、生物学的幅を大きく侵害しない症例であること。
ラバーダム防湿やマトリックス設置が可能で、確実に樹脂を密閉・適合できる条件が整っていること。
患者の口腔衛生が良好で、歯間ブラシ等の清掃習慣があり、歯肉縁下マージン部のプラーク管理が期待できること。
残存歯質量が十分あり、フェルール効果もある程度確保できる症例であること。
リスクが高い条件
一方、以下のような条件下ではリスクが高まります。
マージンが極度に深く骨縁近くまで達しており、生物学的幅を明らかに侵犯している症例では、慢性的な歯周炎症や付着喪失を招きやすくなります。
防湿・隔離が不十分になりがちな状況では、接着不良やギャップからの漏洩により二次カリエス・脱離のリスクが増大します。
患者が高カリエスリスクの場合、深部マージンはプラークの停滞を許し、二次う蝕の発生率が高くなります。根管治療後で残存歯質が乏しい場合、直接CRのみでは歯冠破折の危険が高く、長期安定は難しくなります。
なぜ歯肉縁下マージンは問題になるのか
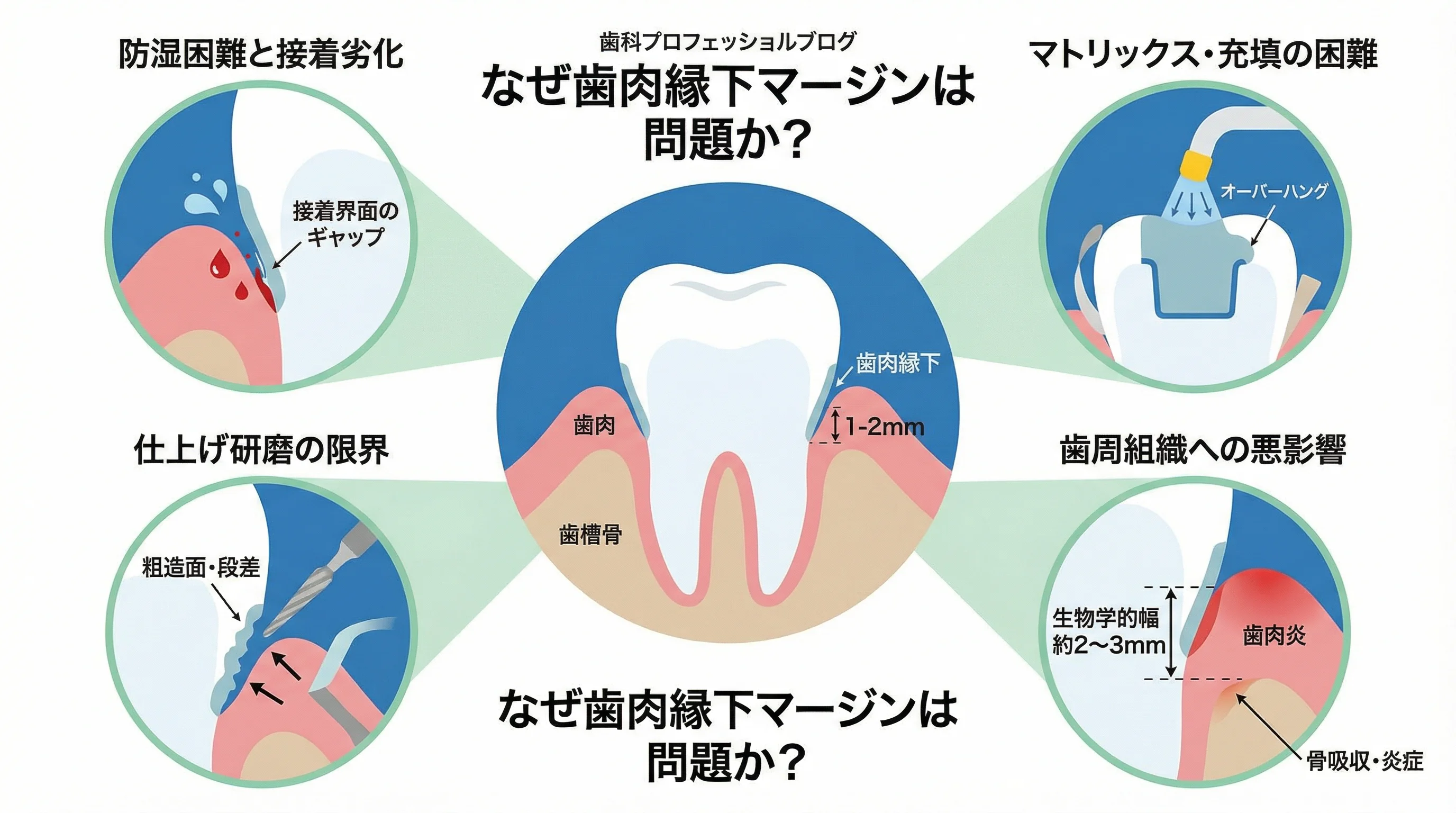
防湿困難と接着劣化
歯肉縁下ではラバーダムやロールワッテによる乾燥隔離が極めて難しくなります。
わずかな出血や浸出液でも接着を阻害し、ギャップ形成を招きます。
結果として、長期的な密閉性が損なわれ、マイクロリーケージが生じやすく二次カリエスのリスクが上昇します。
マトリックス・充填の困難
深い近心・遠心ボックスでは、一般的なマトリックスバンドで境界部の適合を確保するのが難しく、樹脂の流出によるオーバーハングが起こりがちです。
光照射も直線的に届きにくく、硬化不良のリスクも高まります。
仕上げ研磨の限界
縁下1〜2mmに位置する修復物は、肉眼や探針での確認が困難です。
タービンやストリップスでの研磨アクセスが限られ、粗造面や樹脂の段差が残存しやすくなります。
これがプラークの温床となり、歯周炎や変色、う蝕再発の原因となります。
歯周組織への悪影響
健康な歯周組織は、歯面から歯槽骨頂まで約2〜3mmの付着装置、いわゆる生物学的幅径を維持しています。
ここに修復物が侵入すると、身体は異物に反応して慢性炎症を起こしたり、付着を壊して骨吸収を起こしたりします。
結果として歯肉縁が下がるか、常に出血しやすい状態が続く可能性があります。
実際、深いマージンのCR修復を調査した研究では、平均約3年の経過で対照歯と比べ付着レベルが有意に増加、つまり軽度の付着喪失が認められました。
幸いプロービング時出血やプラーク指数には差が出なかったものの、歯間ブラシ未使用者では炎症増大が顕著だったと報告されています。
歯肉縁下マージンCRの予後:エビデンスは何を語るか
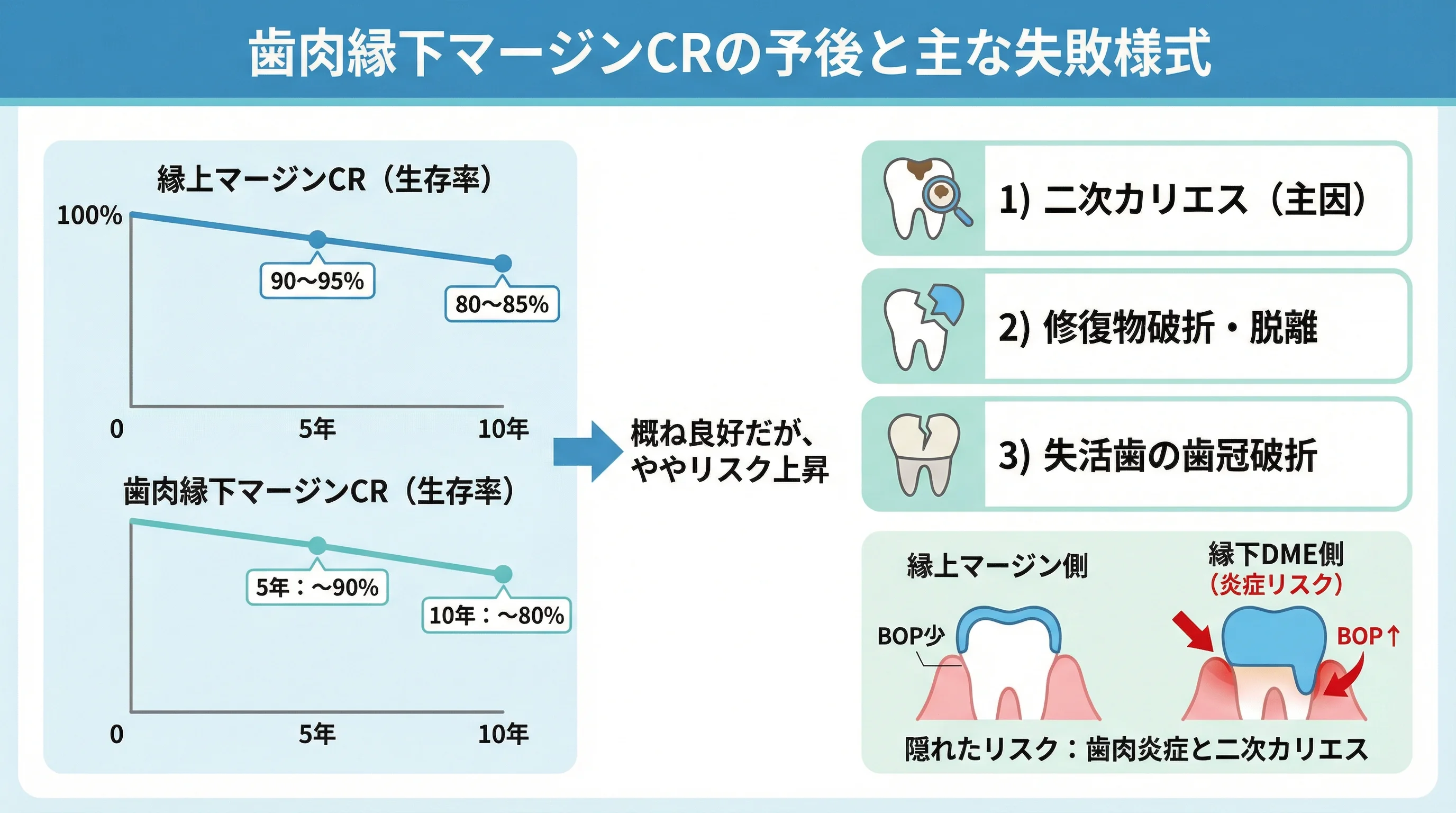
全般的な成功率
歯肉縁下マージンを含むCR修復の中期生存率は、条件が良ければ縁上マージンと大きく遜色ありません。
複数の長期研究やレビューによれば、クラスIIコンポジット全般の年間失敗率は1〜3%程度とされ、5年生存率90%以上も十分可能です。ただしこれは平均値であり、縁下因子の影響で若干低下する恐れがあります。
一般臨床での大規模データでは、10年間での複数面レジン修復の生存率は80〜85%前後と見積もられています。
縁下マージンがない方が有利で、経験則として縁下になると5年で約80〜88%、縁上なら90〜95%程度と推測されます。
二次カリエスが主因
縁下マージンCRの主な失敗は二次う蝕です。
深いマージン部はプラークコントロールが難しく、接着界面も象牙質由来で接着力自体が低いため、再度のう蝕発生率が高い傾向があります。
DMEを併用した間接修復197歯を最長12年追跡した研究では、8歯が絶対的失敗となりましたが、その過半数である5歯は二次齲蝕が原因でした。
同様に、直接コンポジットとアマルガムを比較した古典的研究でも、大きなレジン修復は二次う蝕での再治療率が有意に高いと報告されています。
その他の失敗様式
二次う蝕に次ぐのが修復物の破折・脱離です。
深部では支えとなるエナメルが少ないため、辺縁部のレジン破折や全体脱離が起こることがあります。
また咬合応力が大きい臼歯部では、特に根管治療歯において歯冠破折がリスクになります。
前述の12年追跡研究では、8つの失敗中2例が補綴物または歯の破折、1例が補綴物脱離でした。
特に失活歯は破折リスクが高く、エンド治療歯でDMEを行うと破折発生が有意に増えたとの報告もあります。
縁上vs縁下の比較
縁上マージンのCRと縁下マージンCRを同一条件で比較した研究は限られますが、歯周炎症の指標では明らかな差が出ています。
同一の歯で片側を縁下DME+間接修復、反対側を従来型(縁上〜歯肉縁レベル)で修復した前向き研究では、1年後にDME側のBOP発現率74%と有意に高く、対照側は44%に留まりました。
プロービング深さに差はなく骨吸収も起きていませんでしたが、慢性的な炎症傾向は縁下側で顕著でした。
つまりCR修復自体の長期成功は可能でも、縁下の場合は歯肉の炎症管理が課題として残るということです。
炎症が持続するとやがて付着喪失・骨吸収につながる恐れがあるため、審美や長期安定性に影響します。
予後に影響する因子
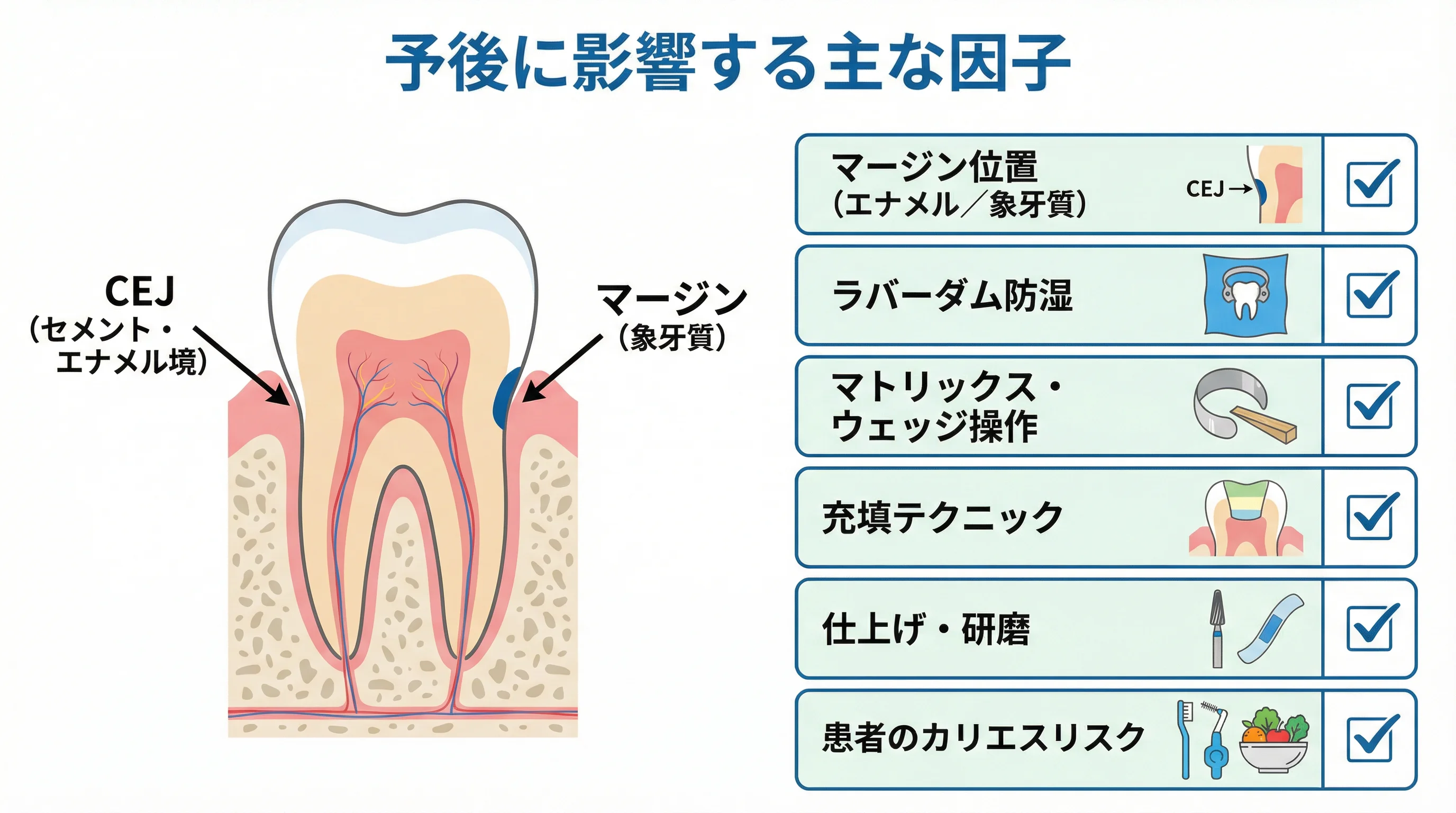
マージンの位置(象牙質/エナメル)
エナメル質に接するマージンは高い接着力による安定したシールが期待できます。
しかし象牙質やセメント質面の接着は長期耐久性が劣り、溶解しやすい特性があります。
そのためCEJ下にマージンが及ぶと失敗リスクが上がるとの知見があります。
ある検討では、CEJより下に最終修復物は、そうでない場合に比べ失敗率が有意に高かったと報告されています。
またClass II修復の90%近くの二次う蝕は歯肉側マージンに発生するとの報告もあり、この部位の封鎖性をいかに保つかが重要です。
ラバーダム防湿
レジン修復の成功率を左右する最大の要因とも言われます。
ラバーダムを使用しなかった場合、微生物の混入や接着不良で二次カリエス率が上昇し、寿命が短くなる傾向が知られています。
深いマージンではラバーダムの装着自体が難しいですが、クランプ位置を工夫したり、一時的な歯肉圧排を行うことで対応可能な場合があります。
マトリックス・ウェッジ操作
深部ではマトリックスの設置が不完全になりがちで、レジンの圧接不足やオーバーハングにつながります。
対策として、薄くて剛性の高いセクショナルマトリックスや挿入方向を工夫したウェッジを使用し、マージン部を確実に封鎖します。
充填テクニック
深いボックスではフロアブルレジンのスノープロウテクニックにより、鋭角部への適合性を高められます。
またレジンのレイヤリングも、下層は小さく素早く重ね光を確実に届かせるなど工夫が必要です。
一度に厚く詰めすぎると硬化不良や重合収縮応力で縁部ギャップが生じかねません。
仕上げと研磨
縁下の樹脂残留は二次カリエスと歯周炎双方のリスクです。
充填後は必ず探針やアンワックスフロスでマージンをチェックし、少しでも段差や残留があれば、ストリップスやプロフィンなどで滑沢にします。
患者のカリエスリスク
口腔清掃状態や唾液の緩衝能が低い患者では、縁下に限らずレジン修復全般の予後が悪化します。
特に縁下はプラークが停滞しやすいため、そうした患者ではCRよりも他の修復を検討することも必要です。
カリエスリスクが高いほど二次齲蝕のハザード比が上昇するとの報告もあります。
DME(ディープマージンエレベーション)の活用
DMEとは
1990年代後半に提唱された手法で、深い近心・遠心のマージンを直接レジンで底上げして歯肉縁上まで引き上げることです。
本来は間接修復(インレーやオンレー)を装着する前処置として考案されました。
これにより印象採得や接着操作を容易にし、深いマージン由来の合併症を減らす狙いがあります。
近年では直接法やCAD/CAM即日修復にも応用範囲が広がっています。
間接修復+DMEの成績
DMEを行ったうえで間接修復を装着した症例の長期追跡研究がいくつか存在します。
総じて高い生存率が得られており、5年で約90〜96%というデータが報告されています。
Bresserらは、DMEを施した部分的間接修復197歯を平均4.8年(最大12年)追跡し、累積生存率95.9%を報告しました。
8歯の失敗(5歯が二次齲蝕)以外は良好に機能し、DMEは長期臨床的に有用との結論です。
またEl-Ma'aitaらも平均2年で96.6%の成功率を示し、歯周への悪影響も認めなかったとしています。
直接修復への応用
直接CR充填においても、深いマージン部だけ先にレジンやグラスアイオノマーで埋めておく段階的修復は一部で行われています。
例えばフロアブルレジンを極力奥深くまで流し込んで光重合し、残りを通常コンポジットで築形する方法や、レジン添加型グラスアイオノマーセメントで歯肉縁下0.5mmまで埋め戻すオープンサンドイッチ法などがそれにあたります。
直接法でDME的アプローチを行ったエビデンスは限定的ですが、深い窩洞でフロアブルレジンや流動性のある材料を併用すると適合が改善するとの知見があります。
歯周組織への影響
DMEでは一時的にマージン周囲の歯肉に樹脂が触れるため、短期的な炎症反応が起こり得ます。
あるRCTでは、DMEを行った側で1年後BOPが有意に増加(約74%)しましたが、深刻なポケット深化や付着喪失は認めませんでした。
ヒト組織学研究でも、DME後3ヶ月で歯肉の炎症度は自然歯面と差がなく、付着も若干回復傾向を示しました。
これらから、DMEそのものは歯周に許容され得るが、適切なプラークコントロールがなければ炎症は起こると解釈できます。
修復物の適合性
DME層とその上に築かれた間接修復とのマイクロギャップについて、多くの研究がなされています。
支台と修復物の2箇所の接着界面ができるため懸念もありますが、インビトロではDMEありとなしで最終適合に差がない、あるいはむしろマイクロリーケージが減少したとの報告もあります。
2024年のメタアナリシスでも、DMEはマイクロリーケージ低減に有意な効果があると結論づけられています。
歯周組織への影響と生物学的幅径
生物学的幅径とは
歯肉溝底から歯槽骨頂までの、歯周組織が歯面に付着している領域のこと(健康時で平均約2mm強)を指します。
この領域内に他の構造(修復物や器具)が侵入すると、生体は異物排除のため炎症を起こし、やがて骨を下げて距離を確保しようとします。
従って修復マージンは可能な限り生物学的幅の上方に設定することが望ましいとされています。
縁下マージンの炎症リスク
多くの臨床研究が、縁下マージンがある歯は縁上のみの歯に比べプロービング時の出血が増えると報告しています。
縁下DMEを行った部位では1年後BOP発現率74%でしたが、対照(縁上)の44%に比べ有意に高率でした。
このように縁下マージンはどうしても歯肉の慢性的炎症を誘発しやすいのです。
炎症の程度と波及
縁下マージンによる炎症は多くの場合歯肉炎レベルに留まり、適切なプラーク管理下では深刻化しないこともあります。
ある研究でもポケット深さには有意差がなく、短期では付着レベルに影響しませんでした。
しかし慢性的な炎症が続けばやがてコラーゲンが破壊され付着が減少する懸念があります。
実際、縁下CR歯で対照よりCALが0.3mm程度高い(付着減少)ことを報告した研究もあり、軽微ながら骨縁のリモデリングが示唆されます。
歯肉の順応性
幸い、一部の研究では歯肉が修復物に適応する可能性も示唆されています。
縁下レジン修復を行った歯肉の生検で炎症の程度は隣の未処置部と差がないことを確認した報告があります。
さらに3ヶ月後の計測で付着が改善したとの報告もあります。
これは適切な研磨と清掃を行えば、縁下レジンも生体に受け入れられることを示唆します。
ただし観察期間は短く、長期ではどうなるか慎重に見る必要があります。
外科的歯冠長延長術(SCL)との比較
侵襲性と治療期間
SCLは手術が必要なため、明らかにDMEや直接CRより侵襲が大きくなります。
フラップを開いて骨を削除するため術後疼痛や腫脹も伴います。
さらに術後の治癒に数ヶ月要するため、その間仮封で待機するなど患者負担が増えます。
一方DMEや直接CRは基本的に一回の処置で完了し、侵襲も最小限なので低侵襲・迅速です。
審美面
SCLは歯肉のラインに変化をもたらします。
ガミースマイル傾向の患者では歯肉退縮が顕著に見え審美障害となる恐れがあります。
特に前歯部でのSCLは慎重な診断が必要です。
DMEやCRの場合、歯肉の形態には基本影響を与えないため審美性は保たれます。
長期安定性
エビデンス上ではDME+接着修復の方がSCL+補綴より成功率が高い傾向があります。
特に残存歯質が十分ある歯であれば、DMEで十分対応可能でSCLは不要とも言えます。
一方、どうしても深すぎる症例(マージンが骨下に入り込む、もしくは残存歯質がほぼ無い)はSCLしないとプラークコントロール不能かつ補綴物の維持も困難です。
ある研究では、SCLを行った歯の10年生存率は51%と、約半数が失われました。
SCLした歯の5年生存率は82%程度でしたが、それでもDME症例(5年96%前後)より低値であった可能性が指摘されています。
患者満足度
手術回避を望む患者は多いです。
DMEで対処できるならそちらの方が心理的・経済的負担も軽く済むでしょう。
一方で絶対安定を求める患者には、多少大変でもSCL+被せ物で確実に仕上げる方が安心と感じる場合もあります。
このあたりは事前の患者との十分な話し合いが重要になります。
ケースセレクションと限界
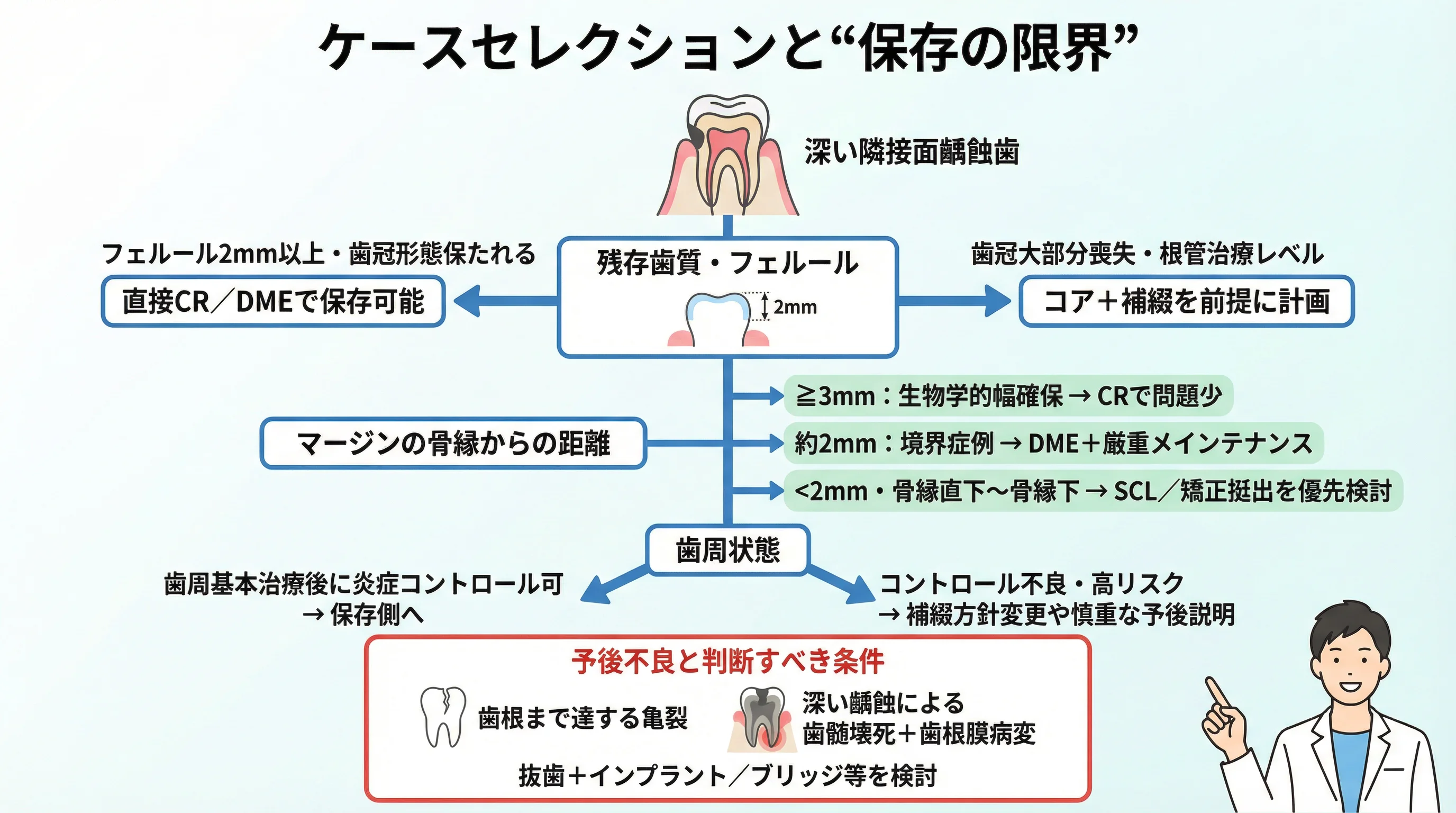
残存歯質の見極め
深い隣接面齲蝕でも、エナメル質のフェルールが2mm程度確保でき、なおかつ咬合力も極端に強くない場合は直接CRで十分機能するでしょう。
一方、う蝕や破折で歯冠が大部分失われ、隣接面も深く及ぶようなケースでは、直接CR単独では早期に破折するリスクが高いです。
そのままの充填ではなく少し工夫をする必要があります。
根管治療が必要なほど深刻な齲蝕の場合、CR充填は一時的なコア築造に留め、その後補綴で補強する計画が望ましいことも多いです。
マージンの深さ
骨縁からの距離が一つの判断基準です。
おおむね3mm以上あれば、生物学的幅を保ったままCR充填できるため問題ありません。
2mm前後だと微妙なラインで、術後のプラーク管理や歯肉の反応次第。
2mm未満(骨縁直下〜骨縁下)の場合は、DMEであっても慢性炎症が残る可能性が高く、初めからSCLや矯正的挺出を検討した方が安全です。
歯周状態
もともと歯周病で付着が減少しポケットが深い患者では、逆にマージンが多少深くても生物学的幅径が確保されている場合もあります(既に骨が下がっているため)。
そのようなケースでは歯周基本治療後に、比較的安心してCR充填できることもあります。
ただし歯周病患者は再発リスクやプラーク管理上の問題も抱えるので、より綿密なメンテナンス計画が必要です。
予後不良と判断すべき場合
残念ながら、どんな処置をしても保存が難しいケースも存在します。
例えば亀裂が歯根まで入っている場合や、深い齲蝕で歯髄壊死+歯根膜病変がある場合などです。
そうしたケースでは無理に縁下CRで粘るより、抜歯→インプラント・ブリッジなど他の選択肢を提示した方が患者利益となる可能性もあります。
テクニカルポイント:成功率向上のための注意事項
防湿最優先
ラバーダムは基本中の基本です。可能な限り装着した方が有利になります。
特に縁下に近い場合、クランプ選択、補助クランプなどで可能な限り乾燥・隔離します。
マトリックスとウェッジ
深いボックスに対してしっかり適合するアダプトセクショナルマトリックスやラバーウェッジを使い、樹脂の漏出やオーバーハングを防止します。
場合により止血剤や圧排糸なども検討します。
この際、止血剤はアドレナリン製剤を選択することで接着阻害を防ぐことが可能です。
接着・充填
接着操作は複数回に分けて確実に(プライマー充分浸透、ボンディング硬化時間厳守)。充填はフロアブルレジン併用やスノープロウテクニックで深部まで密着させる工夫を。
表面張力を使用したテクニックも併用することで難易度を下げることもできます。
仕上げ研磨
縁下に残るフラッシュ(余剰樹脂)やバリを徹底的に除去します。デンタルフロスやストリップスで隣接面を清掃・確認し、滑らかな移行部を作ります。X線でもオーバーハングがないか確認します。
明日からの臨床でどう判断するか
チェックリスト的思考
歯肉縁下マージンのCR修復を検討する際、以下の点を順にチェックしましょう。
マージン位置:骨との距離は十分か?歯肉縁下何mmか?
防湿可能性:ラバーダムは掛けられるか?圧排でどうにかなるか?
残存歯質:CRのみで耐えられる形か?無理なら補綴プランも用意。
患者要因:清掃できる人か?カリエスリスクは?高リスクなら頻回メンテや他法検討。
患者説明の重要性
歯肉縁下マージンは通常の虫歯治療よりリスクが高いこと、場合によっては追加処置(外科や被せ物)が必要になることを事前に説明し、納得を得ておくことが大切です。
患者と相談しながら最善策を選ぶ姿勢が重要です。
長期フォローの徹底
縁下マージンのCRは、治療後がスタートラインとも言えます。
定期検診でのX線チェック、プロービング、プロフェッショナルケアが欠かせません。
早期に問題を発見すれば対処可能なので、予後を大きく左右します。
おわりに

歯肉縁下マージンは確かに難題です。
しかし、エビデンスに基づき適切に見極め、工夫を重ねれば十分対処可能な課題でもあります。
無闇に抜歯や過剰な治療に走らず、保存的アプローチを追求する意義は大きいのです。
患者の口腔内状況、全身状態、そして希望を総合的に判断し、最適な治療法を選択する。
それが私たち臨床家に求められる姿勢ではないでしょうか。
本記事が、明日からの臨床判断の一助となれば幸いです。
参考文献
Muscholl C et al. J Adhes Dent. 2022;24(4):335-344. DOI: 10.3290/j.jad.b3240665
Bertoldi C et al. Clin Oral Investig. 2020;24(2):1001-1011. DOI: 10.1007/s00784-019-02998-7
Bresser RA et al. J Dent. 2019;91:103227. DOI: 10.1016/j.jdent.2019.103227
Bresser RA et al. J Mech Behav Biomed Mater. 2020;110:103950. DOI: 10.1016/j.jmbbm.2020.103950
El-Ma’aita AM et al. J Adhes Dent. 2024;26(2):117-124. DOI: 10.3290/j.jad.b5199089
Farouk AT et al. Clin Oral Investig. 2024;28:24. DOI: 10.1007/s00784-023-05434-z
Hausdörfer T et al. Clin Oral Investig. 2024;28(12):670. DOI: 10.1007/s00784-024-06053-y
Mugri MH et al. Materials (Basel). 2021;14(21):6733. DOI: 10.3390/ma14216733
Sadeghnezhad P et al. Evid Based Dent. 2024;25(4):212. DOI: 10.1038/s41432-024-01028-0
Patil K et al. J Endod. 2019;45(9):696-700. DOI: 10.1016/j.joen.2019.02.022
Magne P, Spreafico RC. Am J Esthet Dent. 2012;2(2):86-96. (Deep Margin Elevation: A Paradigm Shift)
Demarco FF et al. Dent Mater. 2012;28(1):87-101. DOI: 10.1016/j.dental.2011.09.003
Heintze SD, Rousson V. J Adhes Dent. 2012;14(4):407-431. DOI: 10.3290/j.jad.a28390
Opdam NJ et al. J Dent Res. 2014;93(10):943-949. DOI: 10.1177/0022034514544217
van Nieuwenhuysen JP et al. J Dent. 2003;31(6):395-405. DOI: 10.1016/S0300-5712(03)00034-7